Заусенцы — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Заусенцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Заусенцами называют поверхностные повреждения (надрывы) кожи в области кутикулы или околоногтевых валиков. Руки с заусенцами выглядят очень неопрятно, кроме того, заусенцы цепляются за одежду, увеличиваются, кровоточат, в поврежденную кожу может попасть инфекция и вызвать воспалительный процесс.
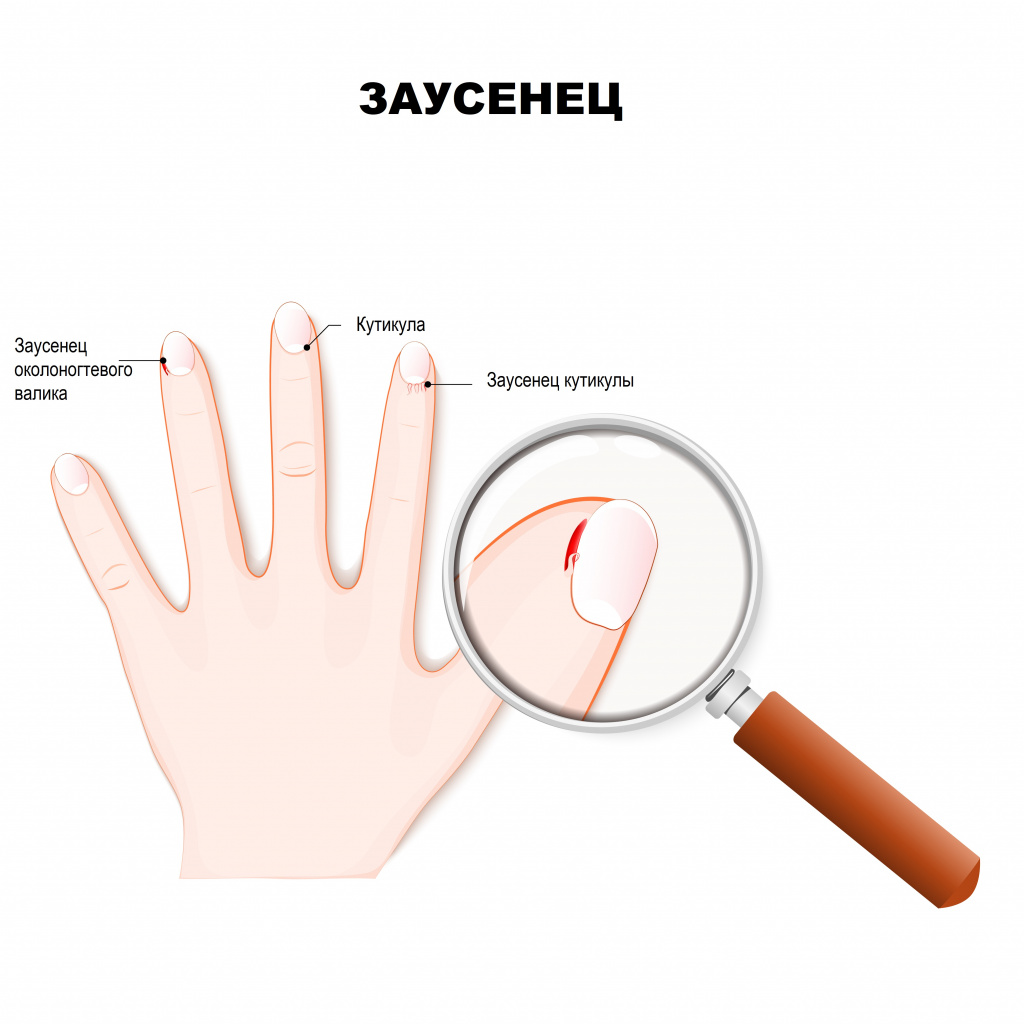 Разновидности заусенцев
Разновидности заусенцев
Заусенцы бывают единичными (при правильном уходе они быстро проходят) и множественными, лечение которых занимает продолжительное время.
Возможные причины появления заусенцев
Существуют экзогенные и эндогенные факторы, приводящие к появлению заусенцев.
К первым относят внешние воздействия, в результате которых кожа становится сухой и истонченной: контакт с холодной водой и моющими средствами, холодный воздух, отсутствие должного ухода, привычка обкусывать ногти (онихофагия). Другой частой причиной формирования заусенцев является непрофессионально выполненный маникюр и педикюр, использование некачественного лака или искусственного покрытия. Кроме того, выраженная сухость может стать следствием обработки кожи спиртом, салициловой кислотой, ретиноидами и др., а также приема некоторых лекарств, содержащих изотретиноин, никотиновую кислоту, диуретиков, препаратов, корректирующих показатели холестерина.
У маленьких детей заусенцы появляются из-за привычки сосать пальцы, а также в результате микротравм кожи, которые происходят во время игр с песком.
В некоторых случаях заусенцы образуются как следствие различных эндогенных нарушений: дефицита микроэлементов, витаминов А и Е, нарушения поступления в организм питательных веществ, а также синдрома мальабсорбции (расстройства переваривания пищи). Такой, казалось бы, невинный дефект кожи как заусенец может быть симптомом ряда заболеваний и состояний:
- проблем в работе пищеварительной системы;
- авитаминоза (нехватки витаминов и минералов);
- недостатка жидкости в организме;
- бактериального дисбаланса в кишечнике;
- гормонального сбоя и нарушений работы щитовидной железы (как причины сухости кожи);
- сахарного диабета;
- атопического дерматита;
- псориаза.
К какому врачу обращаться при появлении заусенцев
Лечение заусенцев осуществляет врач-дерматолог, подолог или косметолог.
Диагностика заусенцев
В тех случаях, когда заусенцы появляются регулярно, а корректный уход за кожей не дает желаемого результата, врач назначает дополнительные анализы, чтобы определить наличие эндогенных факторов развития данной патологии:
- биохимический анализ крови;
Во-первых, заусенцы не следует отрывать и обкусывать, поскольку эти действия чреваты развитием воспалительного процесса, вторичного инфицирования и, как следствие, панариция. Воспалительный процесс возникает из-за попадания в травмированную кожу бактериальной (стрептококка, золотистого стафилококка, синегнойной палочки) или грибковой инфекции.
При появлении заусенцев важно соблюдать некоторые правила, которые в большинстве случаев позволят не допустить дальнейшего развития процесса:
- обеспечить достаточный питьевой режим;
- сбалансировать питание, добавив в ежедневный рацион фрукты и овощи, а также продукты, богатые ненасыщенными жирными кислотами (морскую рыбу, орехи, оливки, авокадо);
- по возможности исключить влияние неблагоприятных факторов внешней среды (длительный контакт с водой, пребывание на солнце, холоде, ветре) – для этого всю домашнюю работу, требующую контакта с водой и моющими средствами, нужно выполнять в специальных перчатках, а в холодное время года держать руки и ноги в тепле;
- отказаться от горячих ванн.
Лечение заусенцев
Хирургическое лечение требуется в случае, когда развилось осложнение – панариций. Об осложнении свидетельствует сильная, пульсирующая боль, отек и нагноение.
Обычные заусенцы удаляют в домашних условиях. Сначала делают теплую ванночку, чтобы размягчить кожу (в нее можно добавить 2-3 капли масла лимона, розмарина и миндаля). Через 10 минут заусенец можно удалить продезинфицированными маникюрными ножницами или щипчиками. Наносят локально хлоргексидина биглюконт, а затем увлажняющий крем. Если кожа уже воспалилась, то следует обработать ее антибактериальной мазью.
Источники:
- Крайнюков П.Е., Сафонов О.В., Колодкин Б.Б., Кокорин В.В. Гнойно-воспалительные заболеваниями кисти: современные особенности комплексного лечения // Вестник национального медико-хирургического центра им. Н.И. Пирогова. – 2022. – № 11. – Т. 3. – C. 48-54.
- Крайнюков П.Е., Шейко Н.А. Микробный пейзаж гнойных заболеваний кисти // Международный журнал прикладных и фундаментальных исследований. – 2022. – № 11. – С. 40-40.
Изолированные ониходистрофии
К данной подгруппе заболеваний относятся: ломкость ногтей, онихошизис, борозды Бо, онихолизис, онихогрифоз, лейконихия, образование продольных борозд и гиперпигментация. Чаще всего они развиваются в результате ультрафиолетового облучения, механического и химического повреждения.
Ломкость ногтей — наиболее распространённая деформация ногтевой пластинки. Она сопровождается обламыванием свободного края ногтя с разрушением всех его слоёв. Встречается преимущественно у женщин. Причины ломкости — частый контакт с горячей водой и злоупотребление маникюром.
Онихошизис — поперечное расслоение ногтевой пластинки без признаков воспаления. При этом заболевании ноготь правильно растёт до свободного края, после чего происходит расщепление ногтевой пластинки на 2-3 слоя. Наиболее часто поражаются ногти указательного, среднего и безымянного пальцев кистей.
Борозда Бо (маникюрная ониходистрофия) — другой частый вид дистрофии. Характеризуется появлением поперечной борозды на ногтевой пластинке. Зачастую она образуется на ногтях большого, указательного и среднего пальцев кистей. Причина — нарушение техники снятия гель-лака с помощью фрез.
Онихолизис — часто встречающаяся патология, при которой происходит разрыв связи ногтевой пластинки с ногтевым ложем. Отделившаяся часть ногтя может приобретать бело-серый оттенок. Поверхность ногтя, как правило, остаётся гладкой, но в случае присоединения грибковой или бактериальной инфекции ногтевая пластинка становится неровной, шероховатой и бугристой, утолщённой или ломкой.
Причин онихолизиса довольно много. К ним относятся:
Онихогрифоз — резкое утолщение (гипертрофия) ногтевой пластинки с приобретением выпуклой формы. В процессе роста поражённый ноготь начинает закручиваться по типу спирали или рога. Цвет ногтевой пластинки становится грязно-жёлтым или бурым.
Точная причина онихогрифоза не установлена. Предполагается участие внешних и внутренних факторов. К внешним триггерам относят различные травмы ногтевого аппарата, обморожение, ношение тесной обуви, местные инфекции и ангидроз (нарушение потоотделения).
Лейконихия — наиболее частая форма пигментации ногтей, при которой в толще ногтевой пластинки наблюдаются участки белого цвета различной формы и размера.
Различают три формы данного заболевания:
Причины заболевания: использование некачественного лака для ногтей, неграмотное проведение маникюра и педикюра, частый контакт со средствами бытовой химии, ношение тесной обуви, недостаток микроэлементов (железа, кальция, цинка) и витаминов групп А, Е, С, D.
Продольные борозды — поверхностные, слабо выраженные единичные или множественные линии на ногтях. Наблюдается как у здоровых людей, так и при дисфункции матрикса. Причины — недостаток цинка (в основном у вегетарианцев), неосторожное проведение и злоупотребление маникюром, травмы кутикулы или матрикса, снижение иммунитета и частые стрессы.
Гиперпигментация ногтя возникает при накоплении таких пигментов, как гемосидерин и меланин. В результате ногти приобретают жёлтый или коричневый оттенок. В зависимости от причины выделяют два типа гиперпигментации:
Панариций — причины появления, симптомы заболевания, диагностика и способы лечения
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.

К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
Поверхностные формы:
- кожный панариций,
- подкожный панариций,
- подногтевой панариций,
- панариций околоногтевого валика.
Глубокие формы панариция:
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
По этапам развития заболевания выделяют серозную и гнойную стадии. Серозная стадия обратима и может быть купирована консервативными методами – медикаментозной терапией, перевязками, физиотерапевтическим воздействием. Она характеризуется отеком, покраснением, болезненностью. При гнойной стадии присутствует выраженное воспаление, обусловленное образованием гнойного очага. Эта стадия требует хирургического лечения.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
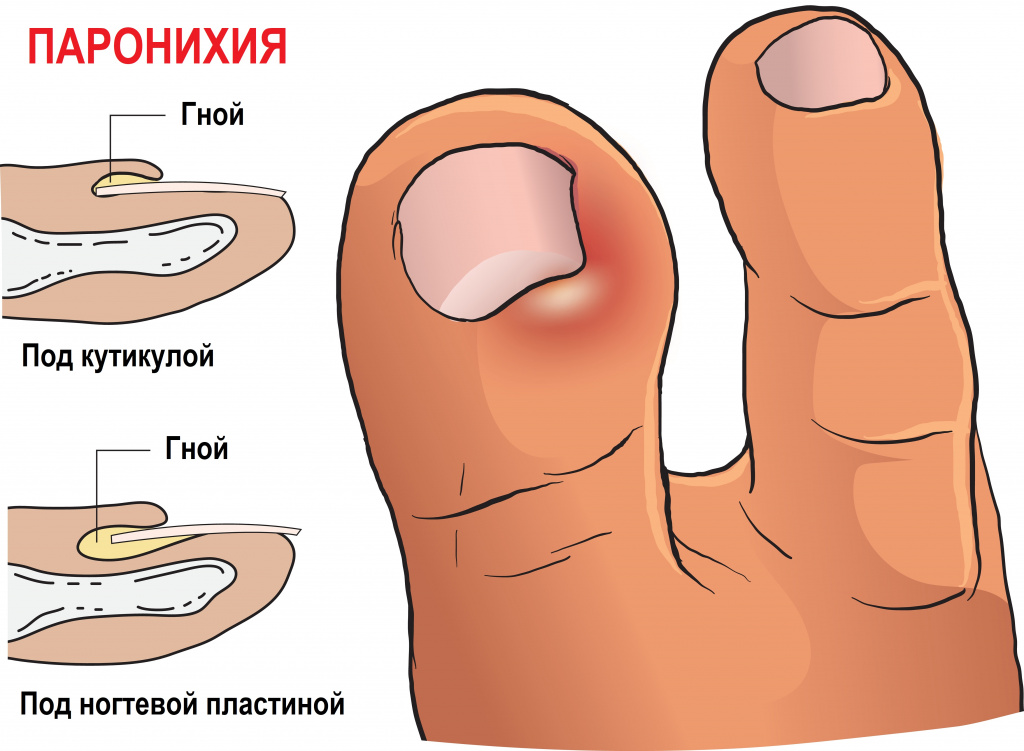 Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
При подозрении на панариций необходимо как можно быстрее обратиться к
хирургу.
При наличии деструкции костной ткани рекомендована консультация травматолога. Если у пациента с панарицием есть сахарный диабет, то требуется консультация
эндокринолога.
Лечение панариция
Панариции лечат хирургическим способом. Объем вмешательства зависит от типа панариция. К общим принципам хирургического лечения панариция относят вскрытие гнойника, удаление гнойно-некротических масс, тщательное очищение (санация) и установка дренажей. Обязательной является антибиотикотерапия.
При кожной форме бывает достаточно надрезать кожу и эвакуировать содержимое, а на дно раны наложить повязку с антибактериальной мазью.
При подкожном панариции в серозной стадии возможно консервативное ведение, но первая проведенная пациентом бессонная ночь считается абсолютным показанием к операции – сильная пульсирующая боль, не дающая спать, является свидетельством нагноения.
При развитии подногтевого панариция удаляют часть пораженного ногтя или весь ноготь целиком. Паронихию можно лечить консервативно, но при появлении гноя эффективно только хирургическое вмешательство.
Сухожильный панариций лечится экстренно, так как сдавление сухожилия экссудатом быстро приводит к некрозу сухожилий. Область воспаления вскрывают с целью эвакуации экссудата, влагалище сухожилия промывают антисептическим раствором.
Лечение суставного панариция требует артротомии – вскрытия полости сустава с последующей эвакуацией содержимого и дренированием. Если суставные поверхности уже разрушены, производится резекция разрушенных суставообразующих частей кости. В редких случаях необходима ампутация пальца.
На начальных стадиях костно-суставного и костного панариция допускается консервативная терапия, но при отсутствии улучшений в течение 1-2 дней требуется операция.
При пандактилите удаляют некротические ткани, возможна даже ампутация пальца или экзартикуляция (удаление периферического отдела пальца по сустав).
Осложнения
Грозным осложнением панариция является развитие флегмоны кисти – острого разлитого гнойного воспаления глубоких или поверхностных тканей кисти, которое быстро распространяется и не имеет тенденции к ограничению. Например, высок риск развития флегмоны при сухожильных панарициях I и V пальцев, так как сухожильные влагалища этих пальцев распространяются на запястье и предплечье и имеют связь с клетчаточными пространствами предплечья.
Тяжелые гнойно-воспалительные поражения пальца, например пандактилит, могут привести к потере части пальца или полной его ампутации.
Костный панариций опасен развитием хронического остеомиелита, сопровождающегося частичной или полной потерей подвижности пальца.
Профилактика панариция
В профилактических целях необходимо проводить лечение любых микротравм пальцев. Это лечение должно быть направлено и на предотвращение развития инфекции в ране.
Даже небольшую рану нужно своевременно и тщательно обработать и закрыть на короткое время бактерицидным пластырем для защиты травмированной области.
Маникюр и педикюр необходимо выполнять только стерилизованными инструментами, избегать повреждений кожи, а при их возникновении – незамедлительно проводить обработку антисептиком.
Источники:
- Гнойные заболевания кисти, костей и суставов: учебное пособие / В.С. Пантелеев, М.А. Нартайлаков, М.Р. Гараев. — Уфа: ФГБОУ ВО БГМУ Минздрава России, 2021. — 74 с.
- Гнойно-воспалительные заболевания пальцев кисти и стопы (введение в проблему) / А.Г. Сонис, Е.А. Столяров, Д.Г. Алексеев, М.А. Безрукова // Московский хирургический журнал. – 2020. – № 1(71). – С. 62-69.
Способы удаления кутикулы
Метод удаления ороговевших клеток кутикулы зависит от вида маникюра:
- При классическом маникюре отмершие слои кожи обрезаются ножницами или щипчиками. Удаление кожицы производится после размачивания рук и нанесения на околоногтевую область размягчающего средства. Кожица аккуратно отодвигается пушером в направлении от краев ногтя к середине. Нижний слой аккуратно вычищается топориком, чтобы не повредить ноготь. Качество обрезного маникюра во многом зависит от используемого инструмента. Лучше всего использовать инструмент из нержавеющей стали с ручной заточкой. После аккуратного обрезания наросшей кожицы оставшаяся часть смазывается питательным маслом для кутикулы.
- При европейском маникюре ороговевшая кожа не обрезается, а удаляется с использованием кератоликов или ремуверов. Это специальные средства, содержащие кислоты или щелочи. Они размягчают кожу, и боковые валики легко отодвигаются деревянной палочкой. В завершение сеанса на околоногтевую область наносится масло для кутикулы.
- При бразильском маникюре используются перчатки с пропиткой из увлажняющей эмульсии с комплексом витаминов. Они надеваются на руки, и находящаяся в перчатках эмульсия распределяется в околоногтевой области. Средство интенсивно втирается в кожу массажными движениями. Затем края перчаток срезаются, чтобы освободить пальцы и отодвинуть кожицу апельсиновой палочкой. В завершение сеанса перчатки снимаются, а излишки эмульсии убираются салфеткой.
- При японском маникюре используются минеральная сыворотка, натуральное масло, скраб с водорослями. Лишняя кожица убирается щадящим средством для удаления кутикулы – ремувером с фруктовыми кислотами. Пальцы и ладони массажируются мешочками с очищенным песком, лепестками цветов, травами, аромамаслами. На кожу наносятся питательные и увлажняющие средства.
Уход за кутикулой
«Кутикула — это фрагмент проксимальной складки, закрывающей ростковую зону ногтя. Часть проксимальной складки, плотно прилегающая к ногтю, — эпонихий. Его ороговевший слой, который мы удаляем, принято называть кутикулой. Почему кутикула растет? Кожа обновляется, процесс регенерации в среднем занимает порядка двух месяцев в зависимости от нашего здоровья и образа жизни. Кутикула также обновляется: старые клетки отмирают, появляются новые.
Как ухаживать за кутикулой? Лучше подобрать индивидуальные средства с мастером: он знает вашу кожу и то, как часто вы способны уделять время уходу. Эта процедура, конечно, не заменит полноценного маникюра, но сможет продлить ему жизнь. Есть, например, препараты с фруктовыми кислотами. Они обладают пролонгированным действием. Ваши руки будут выглядеть гораздо более ухоженными, если раз в неделю вы будете ими пользоваться. Обязательно нужно масло для кутикулы. Неважно, насколько часто вы делаете маникюр или не делаете вообще, — масло необходимо. Это может быть оливковое масло, миндальное, рисовых отрубей, жожоба или раствор витамина Е. Масло продлевает жизнь маникюру, увлажняет кутикулу, запечатывает ногти, помогает поддерживать водно-жировой баланс. Также оно продлевает жизнь искусственному покрытию. Еще есть крема для кутикулы, которые даже обладают лечебными свойствами: помогают вырабатывать коллаген, эластин. Это позволяет рукам выглядеть красиво. Также существуют препараты с дополнительными ингредиентами, например медно-пептидным комплексом. Они лучше увлажняют кожу, снижают риск появления заусенцев. Масло и крем для кутикулы — каждодневный необходимый уход в режиме утро/вечер.
Безусловно, удаление кутикулы — не дань моде, а гигиеническая процедура, которая необходима и мужчинам, и женщинам. Возникает резонный вопрос: если кутикула — это барьер и защита, зачем ее удалять? Поскольку она обновляется и клетки отмирают, сухая кутикула может лопаться, махриться, могут появляться заусенцы. Туда может попадать инфекция, может возникнуть воспаление. Считается, что маникюр в среднем делается раз в три недели. Эта цифра не абсолют. Специалист, посмотрев вашу кожу и ногти в динамике, на второй-третий маникюр подберет для вас индивидуальный период. Технику удаления кутикулы мастер также подбирает индивидуально под каждого клиента.
На руки влияет очень много факторов. Диеты, лекарственные препараты, вода, которую мы пьем, средство для мытья посуды. Оно, например, якобы безопасно для рук, но при этом в холодной воде отмоет с противня все, что угодно. Но ничто не портит наши руки так, как домашний маникюр. И восстановление после таких процедур может занять до шести месяцев. Вместо самостоятельного маникюра лучше ухаживать за руками. Это как поход к стоматологу. Зубы мы ходим лечить к врачу, но ежедневно поддерживаем гигиену дома, чтобы посещать зубного как можно реже. Если вы хотите так же редко ходить к специалисту по маникюру, то дома за кутикулой нужно ухаживать часто. Единственное, что можно делать безопасно самому. — убирать длину ногтей (сухих— пилками, мокрых — металлическими инструментами).
Основные жалобы, с которыми приходится сталкиваться в работе, — очень сухая/потрескавшаяся/быстрорастущая кутикула, заусенцы, воспаления. У некоторых разрастается птеригий (нижний слой кутикулы), что очень усложняет жизнь. Все эти проблемы решаемы регулярным маникюром, специально подобранными средствами и уходами. На практике замечено, что кутикула отрастает более ровно и красиво, когда на ногтях есть искусственное покрытие. И практически не разрастается птеригий, потому что ему технически некуда расти и под покрытием он убирается немножечко глубже, чем без него.
Обрезной или аппаратный маникюр? В основном все делают аппаратный. Это быстрее и проще, менее затратно для специалиста. Но с другой стороны, обрезной маникюр — это как дизайнерская одежда, а аппаратный — как масс-маркет. Кутикулу можно испортить и аппаратным, и обрезным, и пилочным, и препаратным маникюрами. Все зависит от квалификации мастера, к которому вы попали. Если специалист — профессионал, он подберет технику индивидуально, и вы будете довольны результатом. Но если вдруг вам не повезло, надо попытаться средствами ухода ускорить регенерацию, чтобы повреждения зажили быстрее».





