- 3. Отдаленные результаты хирургического лечения больных ПМ.
- Другие названия и синонимы
- Названия
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Оценка результатов
- Симптомы
- Симптомы подногтевой меланомы.
- Возможные осложнения
- Диагностика
- Лечение
- Лечение подногтевой меланомы.
- Прогноз
- Профилактика
- Список литературы
- Материал и методы
- Таблица 2 морфологические особенности подногтевой меланомы
- Таблица 3 результаты иммуногистохимического исследования подногтевой меланомы
3. Отдаленные результаты хирургического лечения больных ПМ.
Показатель 5-летней общей выживаемости больных ПМ безотносительно стадии составил 47 %, при этом 10-летний рубеж пережили 20 % больных. Медиана ОВ составила 55±9,4 месяцев (95 % ДИ, 36.4-73.5) (рис.7).

Рисунок 7. Оценка общей выживаемости у пациентов с ПМ.
Показатель 5-летней опухоль-специфической выживаемости больных ПМ безотносительно стадии составил 37 %, при этом 10-летний рубеж пережили 18 % больных. Медиана ОСВ составила 50±6,6 месяцев (95 % ДИ, 36.8-63.1) (рис. 8).

Рисунок 8. Оценка опухоль-специфической выживаемости у пациентов с ПМ.
Показатель 5-летней безрецидивной выживаемости больных ПМ безотносительно стадии составил 40 %. Медиана БВ составила 50±8,1 месяцев (95 % ДИ, 34.0-65.9) (рис.9).

Рисунок 9. Оценка безрецидивной выживаемости у пациентов с ПМ
При изучении отдаленных результатов лечения ПМ проведен сравнительный анализ с группой из 405 больных меланомой кожи верхней и нижней конечностей (ЗМК). В группе сравнения показатель 5-летней общей выживаемости безотносительно стадии достигал 70 %, при ПМ равнялся 47 % (p= 0,0001) (рис. 10), а показатель 5-летней безрецидивной выживаемости безотносительно стадии составил 59% (при ПМ – 40%, p=0,03) (рис.11).

Рисунок 10. Общая выживаемость больных в группах ПМ и ЗМК.

Рисунок 11. Безрецидивная выживаемость больных в группах ПМ и ЗМК.
Так же при изучении отдаленных результатов лечения ПМ проведен сравнительный анализ с группой из 46 больных меланомой кожи акральных локализаций на конечности (кисть, пальцы кисти, стопа, пятка, пальцы стопы) (АМ). В группе сравнения показатель 5-летней общей выживаемости безотносительно стадии достигал 56 %, при ПМ равнялся 47 % (p= 0,1) (рис.12), а показатель 5-летней безрецидивной выживаемости безотносительно стадии составил 30% (при ПМ – 40%, p=0,1) (рис.13).

Рисунок 12. Общая выживаемость больных в группах ПМ и АМ.

Рисунок 13. Безрецидивная выживаемость больных в группах ПМ и АМ.
Другие названия и синонимы
Акрально-лентигинозная меланома
Названия
Название: Подногтевая меланома.
Описание
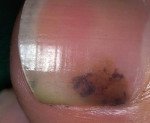
Подъязычная меланома. Это наиболее распространенная форма акрально-лентигиновой меланомы, злокачественная опухоль кожи пальцев, которая развивается в области ногтевого ложа. Новообразование на начальной стадии имеет форму темно-коричневой или черной полоски, которая занимает большую часть ногтевой пластины, проходит до валика и кожи кончика пальца. По мере роста узла ногтевая пластина деформируется, изнашивается и легко кровоточит при повреждении. Диагноз основывается на гистологических данных. Лечение включает хирургическое удаление пораженной фаланги и курс химиотерапии или лучевой терапии. В запущенных случаях паллиативное лечение.
Дополнительные факты
Число случаев субунгуальной меланомы, диагностируемых в России, составляет 170 в год. Представители монголоидных и негроидных пород имеют риск развития заболевания на 40% выше, чем европейцы. Средний возраст пациентов, у которых обнаружена субунгуальная меланома, составляет 67 ± 1 год для женщин и 63 ± 3 года для мужчин. Правильный диагноз на ранней стадии заболевания при обращении к дерматологу-онкологу ставят около 3% пациентов. Пятилетняя выживаемость в случае начала лечения на первом этапе составляет 74%, на втором — 43%. В 40% случаев обнаруживаются образования без пигментов, что усложняет диагностику.
Причины
Характерной особенностью акролентигенной формы меланомы является тот факт, что ее развитие вызывает не ультрафиолетовое излучение, а другие неблагоприятные внешние воздействия. Анализ многочисленных клинических наблюдений не выявил связи между подъязычной меланомой и чрезмерным тепловым ударом. Причины развития патологии включают в себя:
• Механическое повреждение. У одной трети пациентов в анамнезе есть травма ногтевой фаланги. Чаще всего поражаются большие пальцы, большой и указательный пальцы рабочей руки. Косметические и хирургические вмешательства, выполняемые при заболеваниях ногтей, могут «спровоцировать» рост опухоли.
• Физические и химические эффекты. Первостепенное значение в развитии субунгальной меланомы имеет обморожение ожогами. Причиной рецидива часто является попытка удалить опухоль с помощью лазера. У 7,5% пациентов установлен длительный контакт с агрессивными химическими и радиоактивными веществами (профессиональные риски).
• Наследственный характер. Генетические дефекты, которые могут привести к развитию меланомы, обнаруживаются у 5-14% пациентов. Нарушения, лежащие в основе развития семейной меланомы, влияют на регуляторные гены клеточного цикла CDKN2A и CDK4, ген гомеостаза меланоцитов MITF и ряд генов с низкой пенетрантностью, например MC1R.
В 20% случаев меланома развивается на фоне существующих врожденных или приобретенных сложных, пограничных, внутрикожных, голубых невусов. К числу предрасполагающих факторов среди представителей кавказской породы относятся светлая кожа, рыжие волосы, наличие веснушек и множественные диспластические невусы. Субунгальная локализация образования составляет 50% всех случаев меланомы у азиатов и африканцев и 2% у европейцев.
Патогенез
Начинается развитие подъязычной меланомы целым рядом активирующих мутаций, хромосомных нарушений, которые возникают последовательно. Супрессорные гены и онкогены участвуют в патологическом процессе. Вероятность повреждения хромосом и отдельных генов возрастает под воздействием радиации, агрессивных химических соединений, хронической травмы тканей.
На молекулярном уровне изменения в первую очередь влияют на экспрессию компонентов системы активации плазминогена, активность факторов роста. На разных стадиях опухолевого процесса концентрации инсулиноподобного фактора роста, эндотелиального фактора роста, фибробластов, трансформирующих факторов роста изменяются, количество рецепторов для этих биологически активных веществ увеличивается.
Нарушения выявляются как в самом опухолевом узле, так и в периферических тканях, что свидетельствует об участии окружающих структур в патогенезе, метаболической нестабильности клеток кожи, расположенных на периферии новообразования. Наличие метаболически измененной опухолевой области определяет объем операции.
Классификация
В онкодерматологии были разработаны и использованы различные классификации, которые учитывают гистологическое строение опухолевого узла, количество делящихся клеток и другие параметры. Классификация А. Бреслоу основана на толщине новообразования в миллиметрах. Уровень проникновения Кларка включает пять степеней проникновения меланомы ногтевого ложа в структуру кожи: Злокачественные клетки расположены в эпидермисе и не распространяются глубже базальной мембраны. Это наиболее благоприятная форма субунгального опухолевого узла с точки зрения прогноза выздоровления, поскольку на этой стадии метастазов еще нет. Раковые клетки проникают в верхние слои папиллярной дермы. Подвальная мембрана разрушена. Опухолевый узел становится достаточно большим для его визуальной идентификации. Измененные меланоциты заполняют всю папиллярную дерму, но еще не обнаружены в ретикулуме. Новообразование растет в ретикулярной дерме. Инвазивный рост меланомы наблюдается в подкожной клетчатке. Атипичные клетки активно распространяются по лимфогенным и гематогенным путям.
Оценка результатов
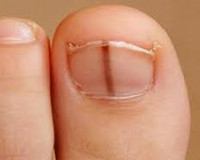
Новообразование имеет форму черной или темно-коричневой полоски, которая занимает более 1/3 ширины ногтевой пластины. Цвет полосы неоднороден. В 30% случаев появляется симптом Хатчинсона — распространение пигментации на ногтевом валике, кожа фаланги на свободном крае ногтя. Примерно в половине наблюдений в подъязычной зоне развиваются непигментированные меланомы, которые остаются незамеченными в течение длительного времени. В этом случае первыми симптомами заболевания являются признаки дистрофии и деформации ногтя.
Ногтевая пластинка пораженного пальца теряет блеск, становится тоньше, ломкой и легко шелушится. Когда объем ракового узла увеличивается, ноготь рвется. Под ним коричневая или черная луковичная поверхность, которая напоминает грануляционную ткань и легко кровоточит. Цвет новообразования может быть неоднородным из-за содержания более темных включений.
Инвазивный рост приводит к распространению опухоли из подъязычной области на запястье или стопу, прорастанию костей и мягких тканей фаланг. Это провоцирует появление боли различной степени интенсивности. Болевой синдром часто затрудняет движение пациентов, которые не могут полагаться на пораженную конечность. В некоторых случаях в области очага первичной опухоли возникает чувство сытости, зуда и жжения.
Симптомы
Симптомы подногтевой меланомы.
Растущая раковая опухоль оказывает негативное влияние на весь организм. Изменения в функционировании иммунной системы, тяжелая интоксикация и разрушение опухолевого узла и окружающих его тканей приводят к появлению целого ряда локальных и системных проявлений.
Ассоциированные симптомы: Изменение веса. Истощение. Ломота в мышцах. Лихорадка. Отсутствие аппетита. Потеря веса. Общая слабость.
Возможные осложнения
Опухоль характеризуется непредсказуемым течением. Хирургическое удаление инвазивной меланомы не гарантирует отсутствие рецидивов или метастатических очагов. Метастазирует меланому чаще всего в легких и печени; его злокачественные метастазы обычно значительно превышают первичный опухолевый узел. Нарушения обмена веществ при запущенных формах заболевания приводят к развитию раковой кахексии.
Хирургическое лечение новообразования включает удаление фаланги или всего пораженного пальца. В результате образуется значительный дефект, заметный для других, наблюдается частичная потеря функциональности кисти или стопы. В 5% случаев объем операции на ноге должен быть расширен для планарной плюсневой резекции. С культей плюсны, владелец члена работает снижается в среднем на 60%, что создает дополнительную нагрузку на все отделы опорно-двигательного аппарата.
Диагностика
Субунгальная меланома — это опухоль зрительной локализации. Однако ранней диагностике препятствует внешнее сходство злокачественного новообразования с гематомой, субунгальным невусом и тромботической кавернозной гемангиомой. Постановка правильного диагноза позволяет провести полный анализ данных, полученных в ходе полного обследования пациента. Список физических, лабораторных и инструментальных тестов при подозрении на меланому включает в себя: В большинстве случаев пациенты с изменениями ногтей обращаются к дерматологу, который собирает анамнез, выполняет дерматоскопию и проверяет состояние регионарных лимфатических узлов. Он также назначает первое обследование и рекомендует консультации с онкологом.
• Эпилюминесцентная микроскопия. Новообразование кожи исследуют с помощью дерматоскопа в специальной иммерсионной среде, в которой роговой слой эпидермиса становится прозрачным. Метод позволяет с высокой степенью вероятности отличить злокачественное новообразование от доброкачественного.
• Ультразвуковое исследование. Клиническая картина заболевания определяет объем исследования. Для выявления локальных метастазов назначают УЗИ регионарных лимфатических узлов. При появлении симптомов внутренних органов проводится ультразвуковое исследование брюшной полости и таза. Сонография мягких тканей может быть использована для определения количества и размера метастатических поражений.
• Гистологическое исследование. Целостность опухоли не может быть нарушена, так как это может привести к быстрому распространению злокачественных клеток по всему организму. В случае дефектов в ногтевой пластине делаются мазки или оттиски. Пункция лимфатического узла также может быть сделана, чтобы обнаружить его микрометастатическое поражение.
• Компьютерная и магнитно-резонансная томография. Целесообразно использовать эти методы медицинской визуализации в тех случаях, когда УЗИ не имеет смысла. С помощью МРТ стоп и кистей рук с контрастом вы можете определить объем пораженного участка. КТ грудной клетки показана пациентам с подозрением на метастатическое поражение.
Лечение
Характерной особенностью меланомы является ее низкая чувствительность к радиационному и химиотерапевтическому воздействию, поэтому основная роль принадлежит хирургическому методу лечения. Лучевая терапия назначается в двух случаях: облучение рубца после удаления рецидива опухоли и воздействие на область первичного узла во избежание транзитных метастазов.
Химиотерапия, в зависимости от степени распространения злокачественных клеток, может быть регионарной или системной. Для его реализации используются такие препараты, как дакарбазин, ломустин, тамоксифен и другие. Различные протоколы предполагают адъювантную и неадъювантную химиотерапию. Как правило, химиотерапевтические препараты используются в послеоперационном периоде с целью уменьшения вероятности рецидива, уничтожения злокачественных клеток, которые могут находиться в лимфатической системе и в кровотоке.
Назначение химиотерапевтического лечения перед операцией уменьшает размеры опухоли, что создает оптимальные условия для успешного хирургического удаления опухоли. Гистологическое исследование удаленных тканей позволяет специалистам оценить степень лекарственного патоморфизма, то есть чувствительность злокачественных клеток к действию противоопухолевых препаратов.
Обнаружение субунгальной меланомы является показанием к радикальной операции. Мнения практикующих хирургов-онкологов относительно объема операции расходятся. До недавнего времени считалось, что чем выше была выполнена ампутация, тем меньше вероятность рецидива, поэтому весь палец был вычленен в плюсневом или пястно-фаланговом суставе.
В настоящее время в качестве примера ряда исследований было показано, что 5-летняя выживаемость пациентов после ампутации дистальной и средней фаланги такая же, как у пациентов после вычленения всего пальца, при этом степень нарушения конечности функция меньше. Наиболее предпочтительной является ампутация в средней фаланге пораженного пальца.
Изучаются два метода: иммунотерапия после удаления новообразования и генная терапия заболевания. Назначение интерферона-альфа, гранулоцитарно-макрофагального колониестимулирующего фактора, интерлейкина-2 в наиболее переносимых дозах повышает общую выживаемость пациентов, способствует продлению безрецидивного периода. Генная терапия включает введение супрессоров p53 и p16INK4a в опухолевые ткани для инактивации патологического сигнального пути, приводящего к переходу клеток к инвазивному росту.
Лечение подногтевой меланомы.
Пациент-онколог должен находиться под наблюдением врача на протяжении всей его жизни, получать лечение, соответствующее стадии заболевания. Медицинская тактика зависит от объема первичного опухолевого узла, наличия метастазов, сопутствующей патологии. Рецидивная терапия рака имеет много различий.
Прогноз
После лечения рецидивы наблюдаются у 60% пациентов. Ожидаемая продолжительность жизни пациентов с диссеминированной субунгальной меланомой составляет в среднем 6-8 месяцев. Радикальная хирургия не улучшает прогноз для метастазов. Химиотерапия эффективна в 15-20% случаев. Выздоровление возможно только за счет раннего выявления патологии.
Профилактика
Все профилактические меры делятся на две группы: первичные и вторичные. Первичная профилактика включает проведение генетических тестов на пациентах с семейной меланомой, ограничение воздействия раздражающих химических веществ и защиту конечностей от травм. Вторичный включает в себя мониторинг существующих невусов и их своевременное удаление. Повреждения родимых пятен не допускаются, чтобы не вызвать злокачественную дегенерацию пласта.
Список литературы
1. Подногтевая меланома в практике хирурга и онколога/ Мяснянкин М. Ю., Гафтон Г.И., Анисимов В.В., Петрова Н.Н.// Амбулаторная хирургия. Стационарозамещающие технологии. — 2021 — №1-2.
2. Подногтевая меланома/ Мяснянкин М. Ю., Гафтон Г. И., Анисимов В.В., Мецко Д.Е., Иванцов А. О., Семилетова Ю. В., Гафтон И. Г.//Эффективная фармакотерапия. Онкология, гематология и радиология. Спецвыпуск «Меланома» — 2021 (39).
3. Некоторые молекулярно-биологические аспекты патогенеза меланомы кожи Франциянц Е.М., Позднякова В.В., Максимова Н.А., Курышова М.И., Ильченко М.Г. // Современные проблемы науки и образования. — 2021. — № 1 (часть 2).
4. Генетические особенности и маркеры меланомы кожи/ Мазуренко Н.Н.// Успехи молекулярной онкологии — 2021. — №2.
Материал и методы
В настоящем исследовании проанализирована база данных НИИ онкологии им. Н.Н. Петрова, включающая информацию о 2500 пациентов со злокачественной меланомой кожи, проходивших лечение в период с 1991 по 2021 гг. Исследован архивный материал лаборатории патологической анатомии НИИ онкологии им. Н.Н. Петрова. Выявлено 40 радикально прооперированных с морфологически подтвержденным диагнозом «подногтевая меланома».
Средний возраст пациентов с ПМ на момент установления диагноза составил 66 ±1,6 лет (максимальное и минимальное значения равняются 90 и 40 годам, соответственно), среди женщин этот показатель равнялся 67 ±1 лет, у мужчин – 64 ±3 года.
В анализируемой группе больных было 30 (75%) женщин и 10 (25%) мужчин, соотношение 3: 1. Наибольшее число пациентов с ПМ отмечались в интервале старше 70 лет (N=19). По этнической принадлежности больные (100%) относились к европиоидной расе.
В структуре поражения пальцев стоп и кистей преобладают большие пальцы, 21 (52,5 %) и 8 (20,0 %), соответственно (рис. 1).

Рис.1. Количество случаев подногтевой меланомы на пальцах рук и ног
Стадирование опухолевого процесса проводилось согласно 7-му изданию руководства по стадированию злокачественных новообразований Объединенного американского комитета по раку (American Joint Committee on Cancer, AJCC, 2009) [3].
Морфологическое изучение материала проводилась в соответствии с Международной гистологической классификацией опухолей кожи ВОЗ от 2006 года. В каждой опухоли были оценены следующие признаки: гистологический тип меланомы, морфология клеток, изъязвление эпидермиса, наличие пигмента, уровень инвазии по Кларку, толщина опухоли по Бреслоу, митотическая активность с учетом феномена созревания, наличие лимфоидного инфильтрата и степень его выраженности, наличие или отсутствие признаков спонтанной регрессии опухоли.
Морфологическое исследование проведено на срезах толщиной 3-5 мкм с окраской гематоксилином и эозином с целью обзорной гистологической характеристики.
Иммуногистохимическое исследование с использованием панели маркеров, (перечень антител приведен в таблице 1), проводили по общепринятой методике на депарафинизированных срезах толщиной 3-4 мкм, расположенных на положительно заряженных стеклах согласно протоколам фирм-производителей, прилагаемым к используемым моно- и поликлональным антителам [7, 8].
Интенсивность иммунного окрашивания оценивали визуально и характеризовали как отсутствие реакции, слабая, умеренно выраженная и выраженная экспрессия [7]. Количество опухолевых клеток, экспрессирующих антиген, оценивали полуколичественно: 0 – нет окрашивания, 1 — окрашивание < 5% клеток, 2 — окрашивание 5-25% опухолевых клеток, 3 — окрашивание 26-50% клеток, 4 — окрашивание > 50% клеток [7].
Таблица 2 морфологические особенности подногтевой меланомы
| № | Признак | Характеристика |
| 1 | Клеточный тип | |
| • эпителиоидный | 21/40 (52,5%) | |
| • веретеноклеточный | 5/40 (12,5%) | |
| • невоклеточный | 0/40 (0%) | |
| • смешанный | 14/40 (35%) | |
| 2 | Изъязвление | |
| • есть | 27/40 (67,5%) | |
| • нет | 13/40 (32,5%) | |
| 3 | Наличие пигмента | |
| • нет | 17/40 (42,5%) | |
| • фокально < 5% | 14/40 (35%) | |
| • умеренное количество 6-50% | 8/40 (20%) | |
| • выраженная пигментация > 50% | 1/40 (2,5%) | |
| 4 | Уровень инвазии по Кларку | |
| • I | 0/40 (0%) | |
| • II | 1/40 (2,5%) | |
| • III | 6/40 (15%) | |
| • IV | 23/40 (57,5%) | |
| • V | 10/40 (25%) | |
| 5 | Толщина по Бреслоу | |
| • до 1,0 мм | 4/40 (10%) | |
| • 1,1-2,0 мм | 5/40 (12,5%) | |
| • 2,1-4,0 мм | 9/40 (22,5%) | |
| • 4,1 мм и более | 22/40 (55%) | |
| 6 | Митотическая активность на 3 мм² | |
| • менее 2-х | 6/40 (15%) | |
| • 2-5 | 8/40 (20%) | |
| • 6-10 | 1/40 (2,5%) | |
| • более 10 | 25/40 (62,5%) | |
| 7 | Лимфоидная инфильтрация, Выраженность: | |
| • слабовыраженная | 19/40 (47,5%) | |
| • умеренно выраженная | 14/40 (35%) | |
| • выраженная | 7/40 (17,5%) | |
| 8 | Вид регрессии опухоли | |
| • полная | 0/40 (0%) | |
| • частичная | 1/40 (2,5%) |
В шести случаях (15%) для определения уровня инвазии по Кларку проведена декальцинация пораженной части фаланги. Во всех этих наблюдениях выявлено прорастание опухоли в кость (рис. 3)

Рис. 3. Прорастание подногтевой меланомы в кость фаланги, окраска гематоксилином и эозином, ×25.
При иммуногистохимическом исследовании все опухоли экспрессировали S-100 (рис.4, А). В большинстве исследованных случаев выявлялось окрашивание Melan-A (85,7 %) (рис.4, Б). Была выявлена выраженная экспрессия HMB-45, Ki-67, Tyrosinase во всех исследованных опухолях (рис.4, В, Г; рис.5, А).
Результаты нашего анализа продемонстрировали экспрессию C-kit (CD117) в 25,7 % всех исследованных случаев (рис.5, Б). Среди ПМ было выявлено по 3,2 % BRAF и ALK позитивных случаев (рис.5, В, Г). В свою очередь экспрессии PD-1 и PD-L1 во всех исследованных опухолях отсутствовала.
В описанных случаях уровень Ki-67 варьировал от 1 до 29%. Количество Phospho-Histone H3 положительных клеток в 3 мм2 было от 1 до 312 при определении митотической активности (рис.6). Результаты иммуногистохимического исследования ПМ представлены в таблице 3.
Таблица 3 результаты иммуногистохимического исследования подногтевой меланомы
| Антиген | 0 | 1 | 2 | 3 | 4 | Всего |
| S100 | 0 | 0 | 0 | 0 | 35 | 35/35 (100%) |
| C-kit | 26 | 2 | 0 | 3 | 4 | 9/35 (25,7%) |
| BRAF | 30 | 0 | 0 | 0 | 1 | 1/31 (3,2%) |
| ALK | 30 | 0 | 0 | 0 | 1 | 1/31 (3,2%) |
| HMB45 | 0 | 1 | 0 | 1 | 5 | 7/7 (100%) |
| Melan A | 1 | 1 | 0 | 0 | 5 | 6/7 (85,7%) |
| PD-1 | 30 | 0 | 0 | 0 | 0 | 0/30 (0%) |
| Tyrosinase | 0 | 0 | 0 | 0 | 5 | 5/5 (100%) |
| PD-Ll | 30 | 0 | 0 | 0 | 0 | 0/30 (0%) |

Рис. 4.А Иммунопрофиль подногтевой меланомы. Цитоплазматическое окрашивание S-100, ×200

Рис. 4.Б Цитоплазматическое окрашивание Melan A, ×200

Рис. 4.В Цитоплазматическое окрашивание HMB45, ×400

Рис. 4.Г Ядерная экспрессия Ki 67, ×400.

Рис. 5.А Иммунопрофиль подногтевой меланомы. Цитоплазматическое окрашивание Tyrosinase, ×200

Рис. 5.Б Цитоплазматическое окрашивание C-kit, ×400;

Рис. 5.В Цитоплазматическое окрашивание BRAF, ×400;

Рис. 5.Г Цитоплазматическое окрашивание ALK, ×400.

Рис. 6. Определение митотической активности в подногтевой
меланоме. Ядерное окрашивание Phospho-Histone H3, ×200.
Молекулярно-генетический анализ ПМ проводился в трех случаях на наличие мутаций в генах BRAF, C-kit, NRAS. Только в одной опухоли выявлена мутация C-kit, коррелировавшая с экспрессией маркера C-kit (CD117), в остальных случаях мутации не выявлены.
Для определения наиболее значимых независимых факторов, влияющих на отдаленные результаты лечения, использованы методы одно-факторного (Log-rank test) и многофакторного анализа с использованием регрессионной модели пропорциональных интенсивностей Кокса (Cox) (табл. 4).